How to detect OMI in 10 Steps?
文章目錄
基本知識
OMI這個觀念是在2018年由Stephen W. Smith、 Pendell Meyers、Scott Weingart所提出。主要是考量目前STEMI criteria並不是一項可以讓病患從PCI獲益的良好評估工具。因此介紹了OMI更好去讓我們發現ACO(Acute coronary occlusion)
新的OMI/NOMI paradigm並不拘限於ECG,然而ECG仍是此觀念的cornerstone,主要因為它可以快速做到、可重覆性、非侵襲性與目前廣泛使用。
由於每種ECG signs都有其pretest probability,因此ECG應該要和病患臨床表徵前、後關係,胸痛存在與否和其特性。特別是ECG finding非常subtle,更要注意。(例如出現STE,但病患沒有任何胸口不適,可能要想想其他問題)
到急診主述胸痛的病患,只有2~5%真正有OMI。而這些病患只有一半符合STEMI criteria。
還記得STEMI criteria嗎?
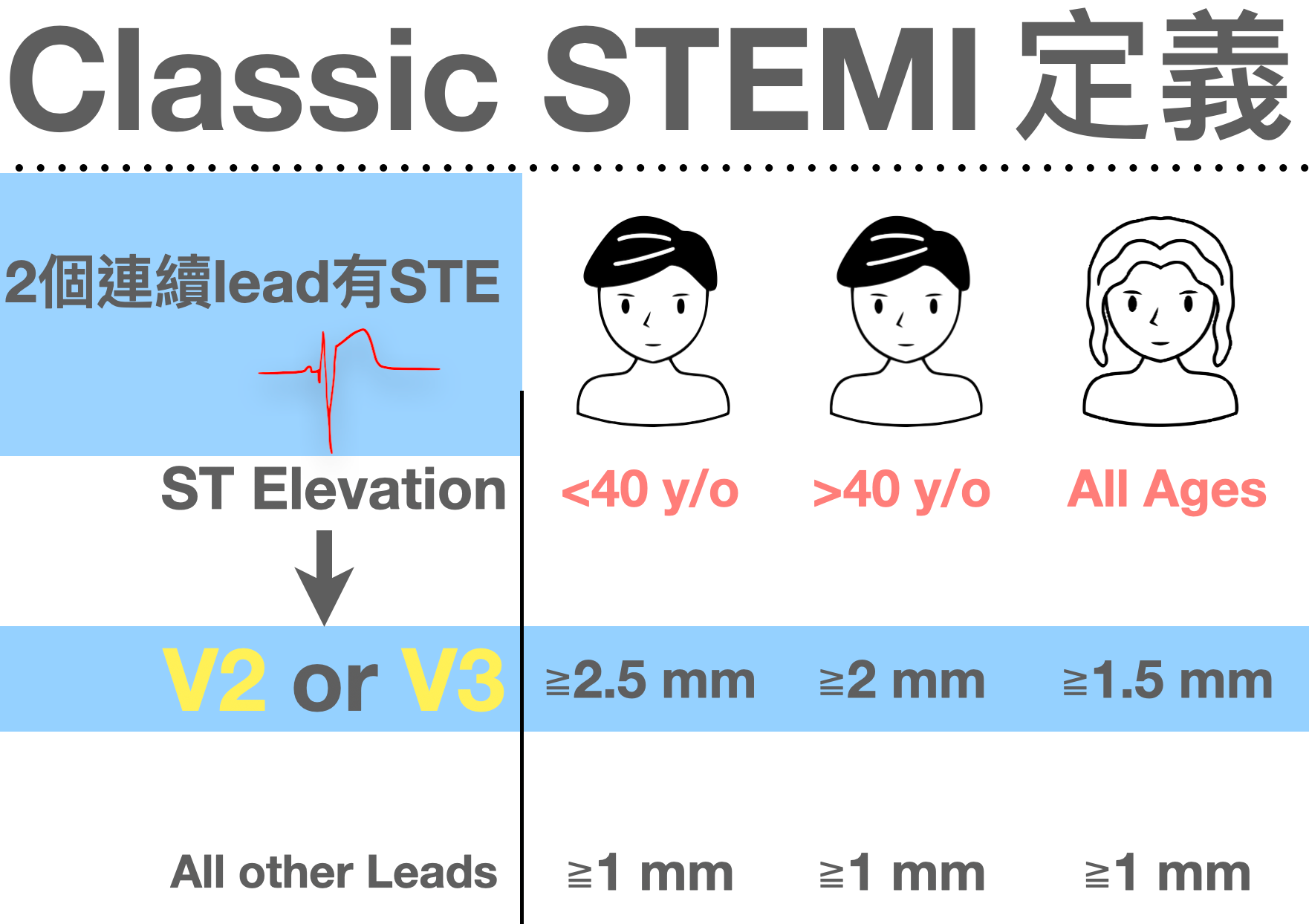
這篇文章透過10個步驟來分析,哪些狀況可能有OMI,哪些情況比較不像OMI。1
透過這樣的分析評估ECG,讓我們能夠更快速找出OMI病患,如此可適當會診心內醫師,挽救殘存的心肌細胞。

10 Steps to clarify the OMI
當有明顯STE時
Step 1:排除artifact
先看有無Atrial Repolarization wave(ARW) or atrial flutter➡有可能會出現STE現象(常見於inf.leads)
- 先看看Inf.lead是不是有Negative P wave,如果是的話代表不是sinus node傳導下來的,因為是low atrium發出的,所以可看下圖(Fig 1) 2 :
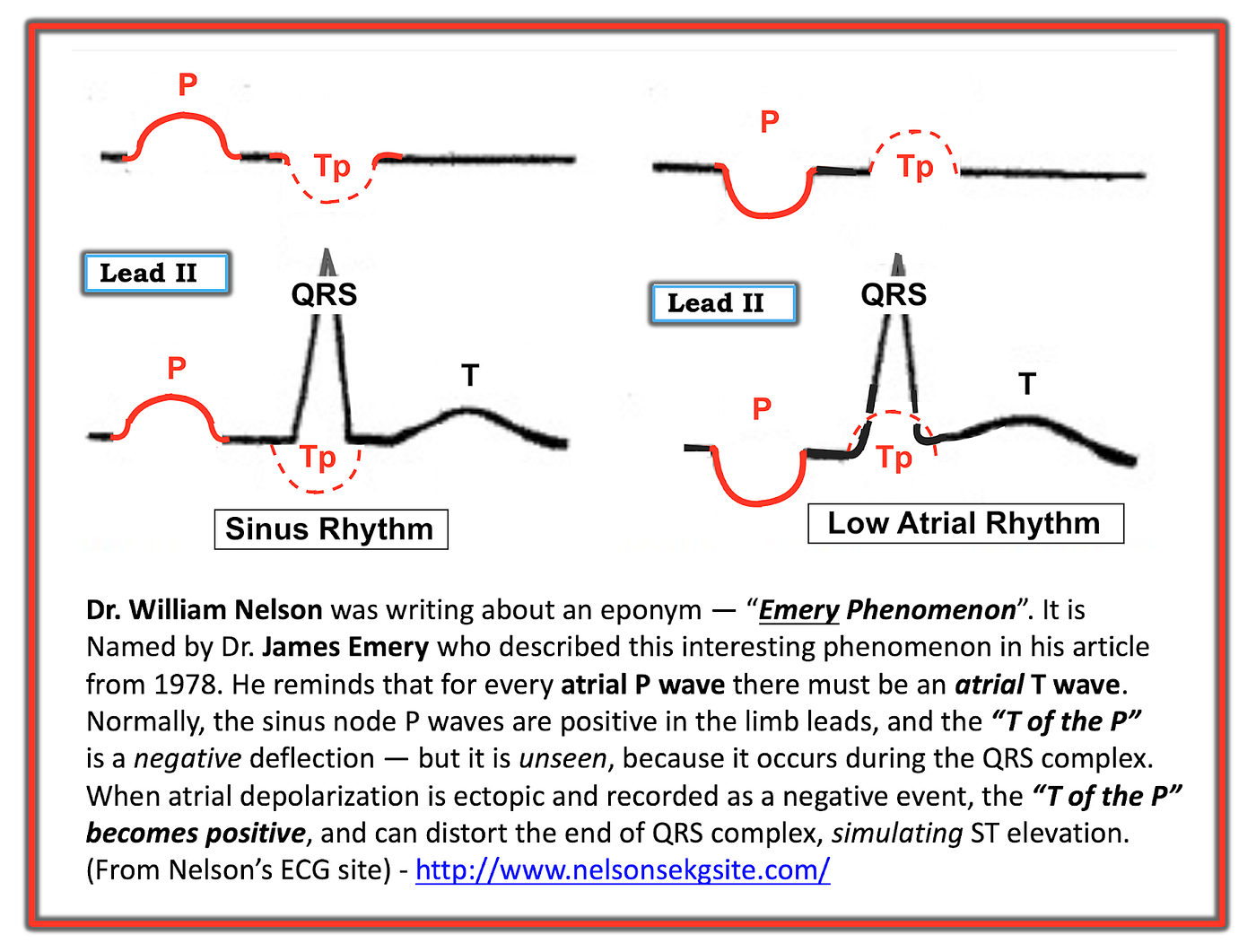
圖片解釋:
- (左側)正常sinus rhythm在lead II的P wave為Upright,所以P wave的再極化波(Tp wave)會inverted(因為藏在QRS裡,所以看不到。
- (右側)為ectopic rhythm,接近low atrium,所以此P wave會靠近QRS,且inverted,但其Tp wave會Upright,這會讓ST上升,看起來像STEMI,可參考下圖的Lead II/Lead III(有Inverted P wave)合併STE¹

Tips: 要小心Tp wave可能會引起pseudo-STE,一般來說比較輕微,當P wave的高度不高且PR不短➡那麼不要直接把STE歸咎於Tp wave引發起來(還是要先想MI)
如果lead貼在arterial pulse上,也有可能會造成STE現象
Tips: 通常不會所有leads都會影響到,比如Inf. leads(不會三個都影響到)
Step 2:排除傳導異常導致的STE原因
看QRS是否有寬?若有寬,要考慮是否傳導異常導致的STE。
傳導異常會導致Secondary STE,大家可以看看我曾經寫的這篇文章 3 。
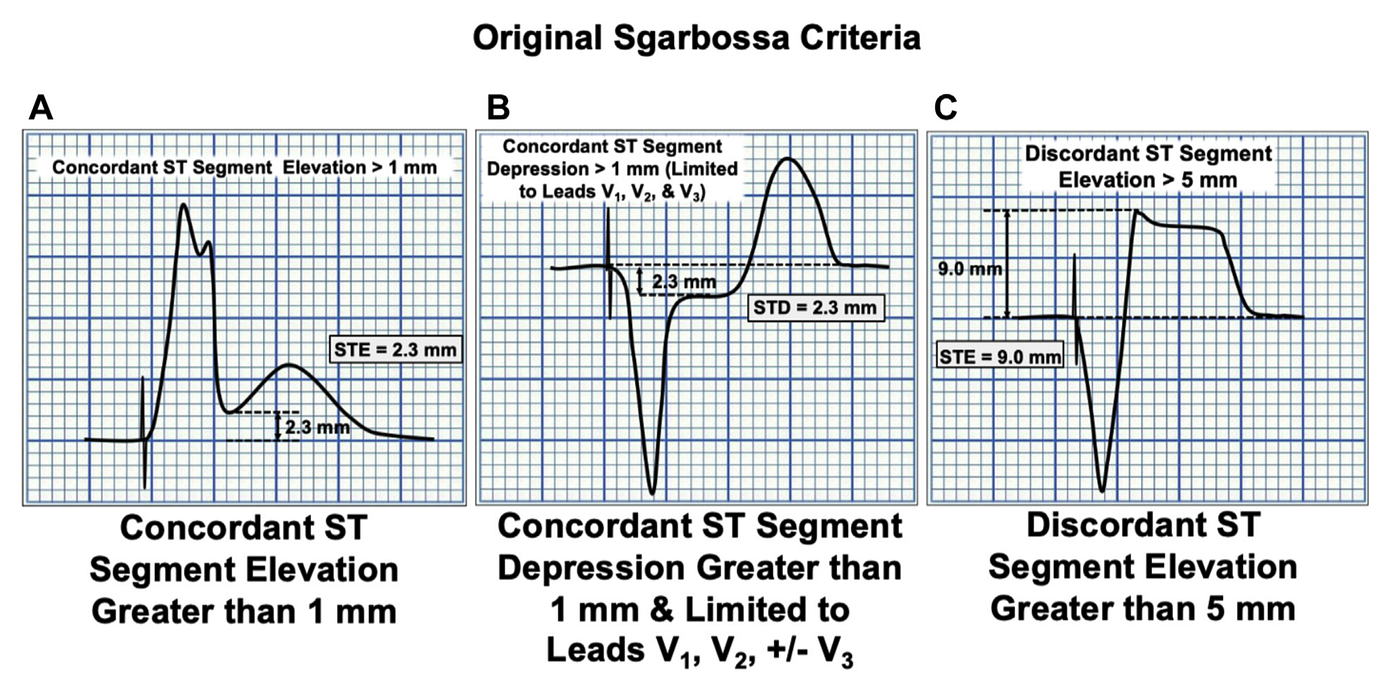
在LBBB的病患應該要符合ST Opposition Rule與appropriate discordant。
Tips: 可以使用Modified Sgarbossa criteria(MSC),若有concordant STE(任何一個lead)> 1mm(即使只有0.5 mm也要小心) or concordant STD>1 mm in V1~V3→就算有ischemia。另外若STE/S > 0.25, 也要高度還疑有ischemia(Fig 3)
在PPM的病患也可以使用MSC來評估是否有ischemia,只不過應用時要注意原本的concordant STD > 1 mm in V1-V3,可以延伸看到V1-V6。
Tips: PPM病患的缺血,也可以應用MSC
在RBBB的病患要診斷ischemia比LBBB/PPM相對容易。此外RBBB在V1~V3偶爾會有discordant STD出現。
- 如果遇到了RBBB(V1
V3會有正常STD)+Post.OMI(會有Max STD over V2V4)要怎麼辨識出來呢?若出現excessive discordant STD**(通常>1 mm)**,就要考慮OMI。 - 若有RVH with strain可能也會有此pattern(STD/TWI over R’t precordial lead、Tall RV1)→仍可利用MSC的STD/R >0.3則考慮缺血
Tips: 在RBBB不應該有任何lead的STE
記得找QRS較好測量的lead,把正確QRS寬度比對到疑似有STE的lead
在Hyper-K也常見STE,特別是rightward leads(包括V1~V2、aVR、III)。有時會像Brugada pattern。
Tips: RAD+Rightward leads STE需要將PE、Hyper-K、Na channel blocker列入DDx
WPW syndrome也會有可能STE。若有見到delta wave會比較像secondary引起的不是primary缺血引起的。
Step 3:排除其他原因導致的secondary STE
如果QRS沒寬,但是amplitude異常(可能此問題影響到去極化與再極化)
LVH病患。要先熟悉,LVH ECG voltage criteria。
我自己的記憶方法是用Ken Grauer大師的方法:
記12、35這兩個數字:
- V1 or V2的S + V5 or V6的R >35 and/or aVL的R>12
- 年紀>35歲
3.ECG有LV strain出現
運用12、35兩組數字可以抓出大約90%的LVH,另外運用其他criteria可以抓出剩餘10%的LVH
那麼剩餘的criteria是什麼?
我把它分成兩組:看單lead/看相加lead**(符合其中之一就要懷疑)(Fig 3)**

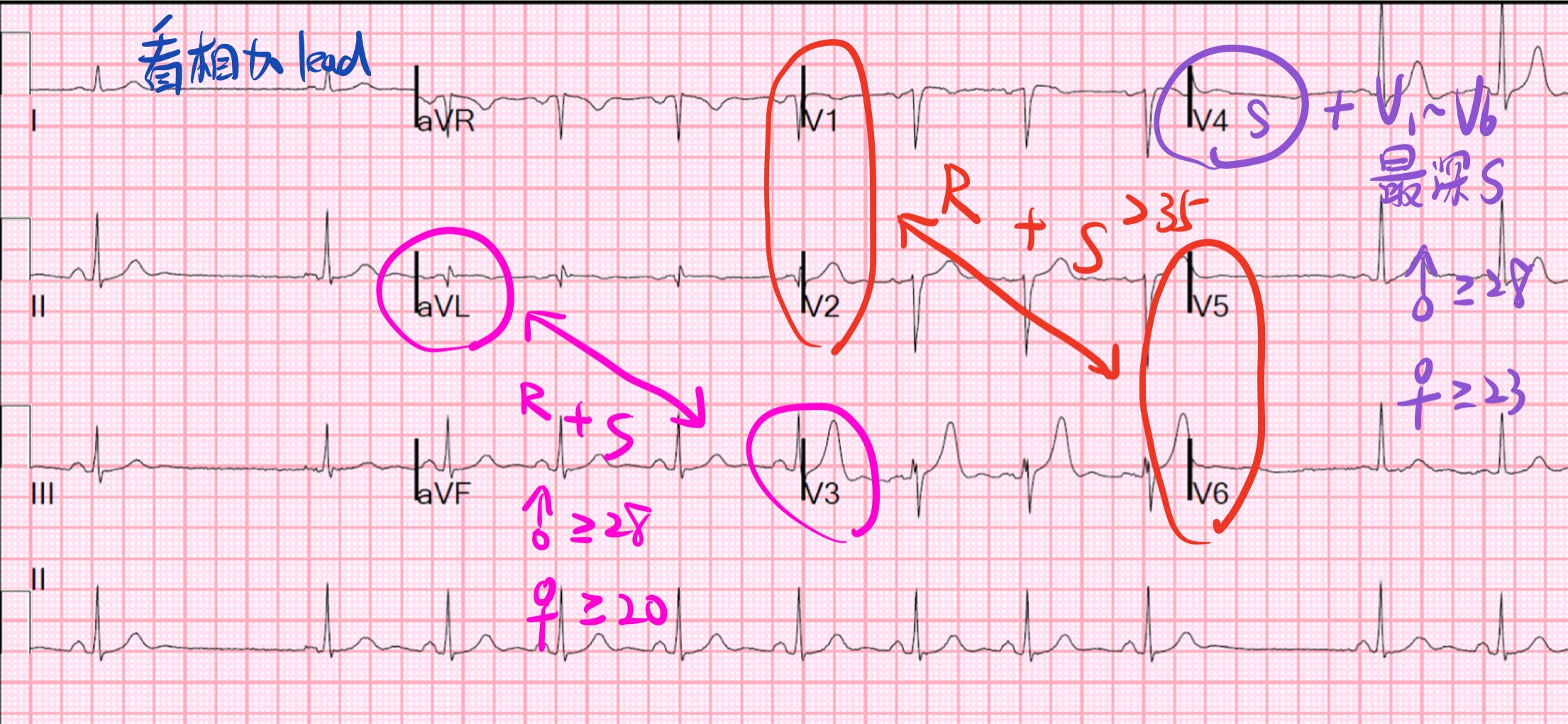
- 通常LVH在deep S wave的leads(通常V1~V3)會有STE,這會有點像STEMI。
- 如果這些leads的STE/S > 1/6則要考慮OMI。這個數值因為沒有看過Dr.Smith描述過,於是我寫信去詢問作者,這個數值的來源。作者表示,目前沒有paper佐證。主要的原因是AMI會降低QRS amplitude,因此要同時找到符合LVH與AMI的病患並不簡單。
- 此外ST morphology如果是convex,也可見於LVH,並非OMI專有。
- LVH也很常見STD in V5~V6 with reciprocal STE in aVR,這會很類似ACS,但這是常見的LVH with strain pattern。
- LVH with high voltage在limb leads也可以導致nonischemic inf.STE with reciprocal STD in aVL(這邊要注意看到aVL有STD or TWI就一定是early ischemic sign嗎? →LBBB/LVH要排除)
- 不過Amal mattu在2021/2/1的ECG weekly教學有提到一篇文章 4 。
- 下方Fig 4是此篇文章的圖表。
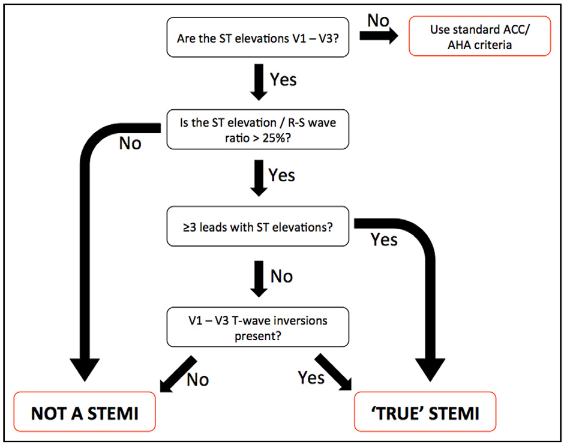
前提:ECG需符合LVH voltage criteria
- 先看V1~V3是否都有STE
- 上述的V1~V3是否有STE/R+S >0.25**(類似excessive discordant的概念)**
- 是否有≥ 3 個連續leads with STE?
- 1~3都Yes→STEMI
- 若3為否,是否V1~V3有TWI,若Yes→STEMI
Tips: 這個流程圖只能看LVH + ant.wall STEMI,其他wall沒有辦法判斷
接著我們來看具有LV aneurysm病患,大多數的病患是因為之前有MI過,導致後續aneurysm產生。而這aneurysm也會讓ST產生elevation。
Dr.Smith寫過非常多篇有關LV aneurysm vs. OMI要怎麼區別的文章,若大家有空可以看這篇 5 。我把重點寫在下面:
首先哪些人,是需要列入懷疑對象:
- 第一,要有STE +well formed Q wave(特別是QS wave in V1~V4,至少一個)
- 第二,ECG的DDx必須是LV aneurysm vs. acute STEMI
運用何種規則?
- 如果在V1~V4有任何一個lead的T/QRS>0.36➡就必須考慮acute STEMI,當然subacute STEMI也是有可能的**(當DDx with LV aneurysm and STEMI的狀況下用)**
需要注意: 如果痛超過6小時,有可能因為病患是subacute STEMI,所以可能會因為運用T/QRS,但是時間過長,所以T wave沒那麼tall and wide,所以會被歸類在LV aneurysm裡面,造成false-negative
Tips: 當T/QRS>0.36 + 臨床狀況(胸口不適)➡就需要啟動Cath lab
如果不會公式,也是可以透過Serial ECG來做比較。若有dynamic ECG change,STEMI會出現ECG change。此外符合以下特點,比較偏向LV aneurysm
- well formed Q-waves(deep QS wave出現)
- 沒有又大、又高的T wave出現
- 沒有reciprocal change or ECG dynamic change
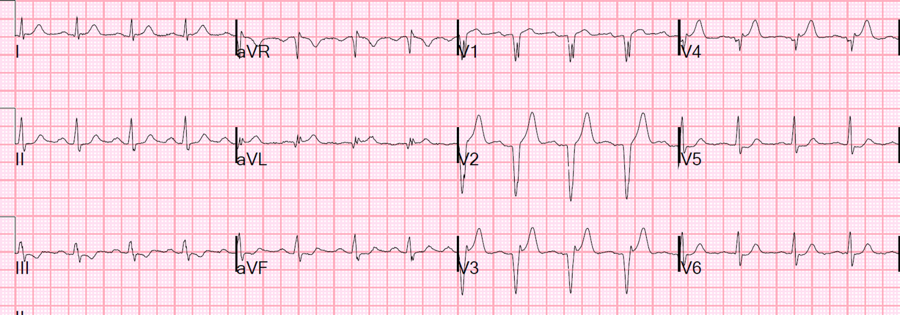
**看個例子吧!!!(Fig 5) 6 **
可以看到具有QS wave in V1V4。T/QRS >0.36 n V2V4 →Favor STEMI
Step 4:排除其他導致primary STE的原因
當QRS complex正常(duration正常、amplitude正常) →接著看STE最大的位置與分佈。
當STE分佈廣泛時,考慮pericarditis,雖然心包膜炎遠比OMI少見,但仍被過度診斷。
Tips: 如果要診斷pericarditis需要非常小心,因為pericarditis很少見,而且如果診斷pericarditis(不包括含myocarditis或pericarditis with PEF),只需要給NSAIDs or Colchicine來治療。但是如果錯認,把AMI當成pericarditis,就會讓病患處於險境。(千萬不要診斷99個pericarditis,卻漏掉1個AMI)
— Pendell Meyers甚至把pericarditis這個診斷當成是垃圾桶診斷
— Pericarditis在任何狀況下都不重要(前提:不能有合併myocarditis or PEF)
1那麼如果診斷剩下STEMI vs. Pericarditis要如何診斷出STEMI呢?
在這邊,我拿Amal mattu大師的三步驟診斷流程,比較清楚,有條理一點。
步驟一:以下狀況如果有出現,比較favor STEMI(照順序找,若1有 →直接Call for PCI,若沒有再往下找 →以此類推)
- 除了aVR、V1以外的lead有STD(代表因為有MI,才會出現reciprocal change)
- STE in III>II
- 看STE的morphlogy(任何convex STE、horizontal STE、R-T sign →Favor AMI)。如果有看到Hyperacute T wave(QRS可以放進到T wave裡面)也是Early STEMI sign,pericardititis不會有這樣。若STE>5 mm也是偏向STEMI
- 新產生的Q wave(新Q wave代表可能有STEMI ECG evolution change)(Fig. 6)
步驟二:以下狀況如果有出現,比較favor pericarditis
- PR depression in multiple leads(PR depression →Not specificity for pericariditis)
- 12%的STEMI有PR depression →Atrial infarction/ischemia/repolarization都可能產生PR depression(千萬不要看到PR depression就認為是pericarditis)
- 明顯的PR depression in multiple leads(Only reliable seen in viral acute pericarditis →通常出現時間短暫)。PR depression很常見於一般狀況,但是若>0.8 mm,就要懷疑pericarditis,特別是在limb & precordial leads都看到的話。
步驟三:Spodick’s sign:downsloping of the TP segment(前提:已經用Step 1 & 2評估過後,才看此→若(+)→Favor pericarditis)。需注意的是,5%的STEMI有Spodick sign
Tips: 運用Amal mattu三步驟來區別STEMI vs. Pericarditis
1那麼如果STE是懷疑Early repolarization(ER)或是STEMI,要怎麼區分呢?
首先Early repolarization的incidence約2~31%
- 能夠導致inf.與lateral STE,所以常造成false-positive的Cath lab activation
- J wave的存在常見於ER,但是在OMI也可以存在。
那麼來看看要怎麼區分吧!!!這邊我也是用Amal mattu教學的五點區分方法 →STEMI vs. Early repolarization(Fig. 7)
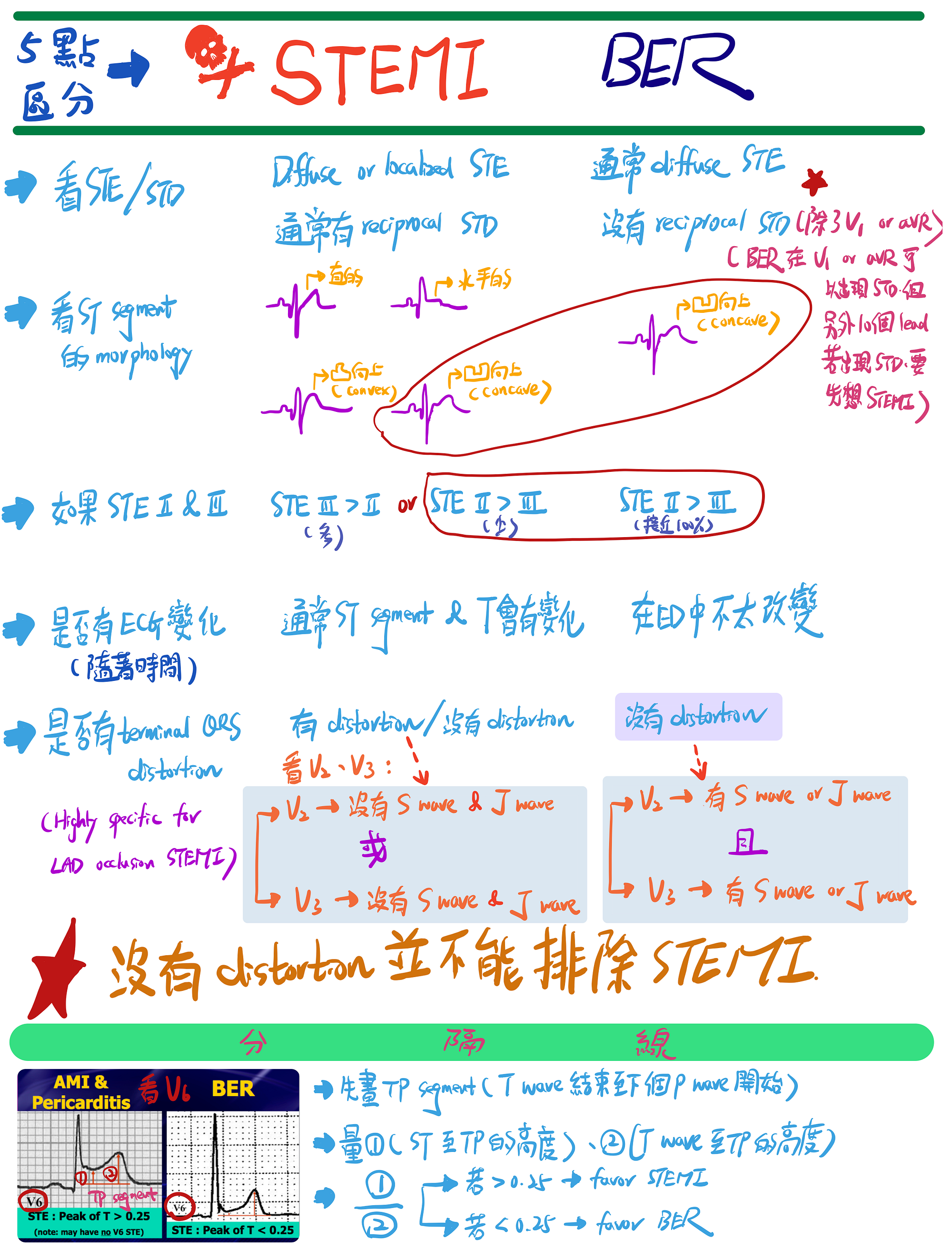
Tips: 這邊要注意,若看到TQRSD可以rule in AMI,但沒看到不能rule out
此外Brugada syndrome、Na channel blocker與Massive PE,都可能會有rightward leads STE可能性,需要小心鑑別。
Tips: 如果RAD +Rightward leads STE →先考慮Hyper-K、Pulmonary embolism、Na channel blocker導致,不要先想AMI(AMI比較少會出現RAD)
Step 5:有STE合併TWI
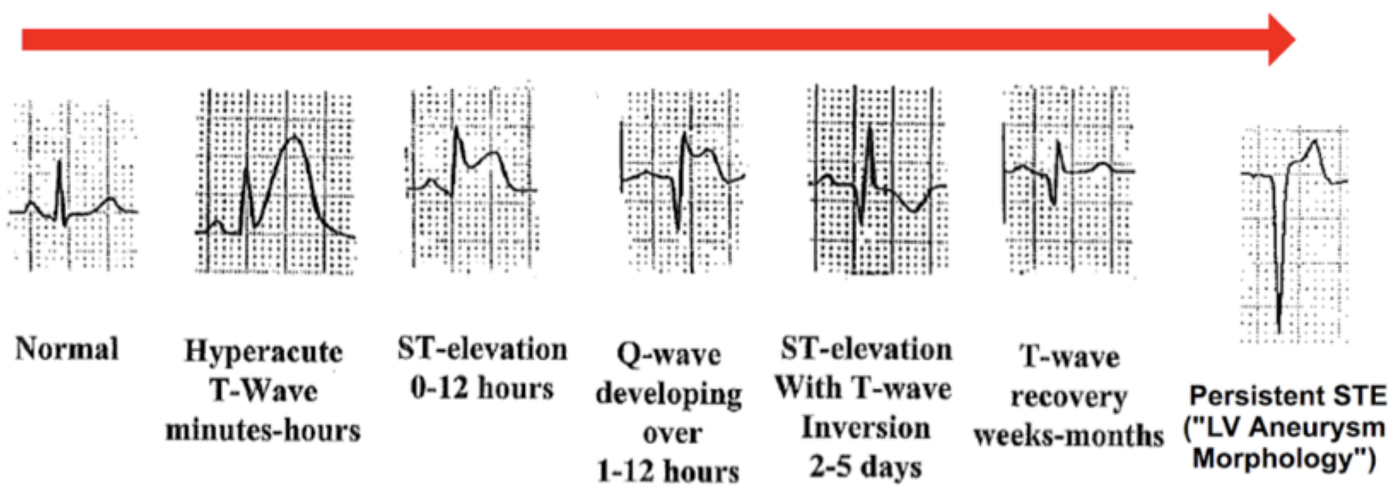
病患在spontaneous reperfusion(自己通了),症狀緩解時,仍可見到STE。這時可見到STE with TWI。這是Reperfusion evolution。代表一·定有OMI,才會有reperfusion T wave改變出現。
- 心電圖的這些變化,比胸痛持續的時間更為重要

上面Fig. 8出自Smith ECG的OMI teaching images,這張圖非常常用。圖表表示了以下基本AMI知識:
- 如果病患有ACO(acute coronary occlusion),隨著時間進展,會有的ECG changes。阻塞很初期,幾乎正常,接著開始有Hyperacute T wave(HATW)出現,然後ST開始拉高,出現明顯STE。接著Q wave出現。後續出現TWI,數週到數月後T wave變回原狀。
- 如果病患在Q wave出現之前有spontaneous reperfusion或是接受PCI/rTPA治療,就進入reperfusion evolution。此時會發現病患出現Terminal TWI(也就是biphasic TWI →一般我們說的Wellen type A),之後會進展到Deeply TWI(Wellen type B)。當然如果已經出現Q wave,後來才接受PCI打通,也會出現前述的reperfusion T wave。
Tips: Wellen’s T wave代表的是reperfusion T wave,可以出現在任何lead**(沒症狀時做的ECG)**。只是如果我們說『Wellen’s syndrome』特指LAD在梗塞壞死前出現spontaneous reperfusion,其支配的V2~V3出現Terminal TWI or Deeply TWI(做12 lead ECG時,是沒症狀的)
Qwave與T wave的重要性
- 較大的T wave合併沒有看到Q wave or 較小的Q wave且沒有QS wave(有QS wave出現,代表已經完全梗塞,可以看看上述LV aneurysm部分)→通常代表高度急性
- 較小T wave或較淺的TWI或是完整的Q wave➡通常暗示不是那麼急性
- QS wave合併淺的TWI是典型的completed MI
- 如果是完整的Q wave合併淺的TWI暗示completed MI➡是否urgent Cath lab activation仍沒有定論
- 如果是Deeply TWI、symmetry代表著reperfusion,臨床上的意義是仍有許多存活的心肌細胞。(通常preserved R waves)
Tips: Large T wave不管Upright or Inverted都代表仍有很多存活的心肌細胞(Upright →代表現在正在塞,但還有很多活的細胞 →趕緊PCI、Inverted →代表現在reperfusion,目前有很多存活細胞)
Wellen’s syndrome觀念
- 找看看有無Terminal TWI(Wellens’ pattern A) or Deeply TWI(Wellens’ pattern B):通常是A演變成B
- 有明顯的preserved R waves暗示有不穩定的thrombotic lesion仍然在coronary artery內,但是目前已經spontaneous reperfusion
- 伴隨先前有胸痛,然後做ECG時已經緩解,看到有Wellens’ wave,若在V2~V3➡叫做Wellens’ syndrome➡這個syndrome只是一個LAD與ant. wall的現象。這現象也有可能在其他coronary a.分佈與相對應leads產生。
- 這些病患需要urgent但不是emergent Cath lab activation
- 直到CAG之前,應該要小心monitor是否有recurrence of chest pain,是否出現STE,是否出現Pseudonormalization of T waves➡這些暗示了再次阻塞
Tips: 沒症狀又合併出現Wellen’s T wave,不代表血管已經完全自己通了,仍有不穩定的血栓在血管內,只是還沒導致阻塞,更需要嚴密監測。如果突然出現T wave變正常合併胸痛再起 →表示又阻塞了
當沒有明顯STE時
Step 6:認識只有一個lead的STE這種特別的pattern
首先讓我們再次回想,STEMI criteria的定義 →至少兩個連續lead有STE才符合。後來發現,其實很多的OMI,並不符合STEMI criteria。這些不符合STEMI criteria的病患被歸類到NSTEMI裡面去。後續做了PCI才發現血管阻塞了。這些被我們missed掉的ACO case,屬於STEMI(-)/OMI(+)。統計顯示約佔25%~30%左右(Fig. 9)。
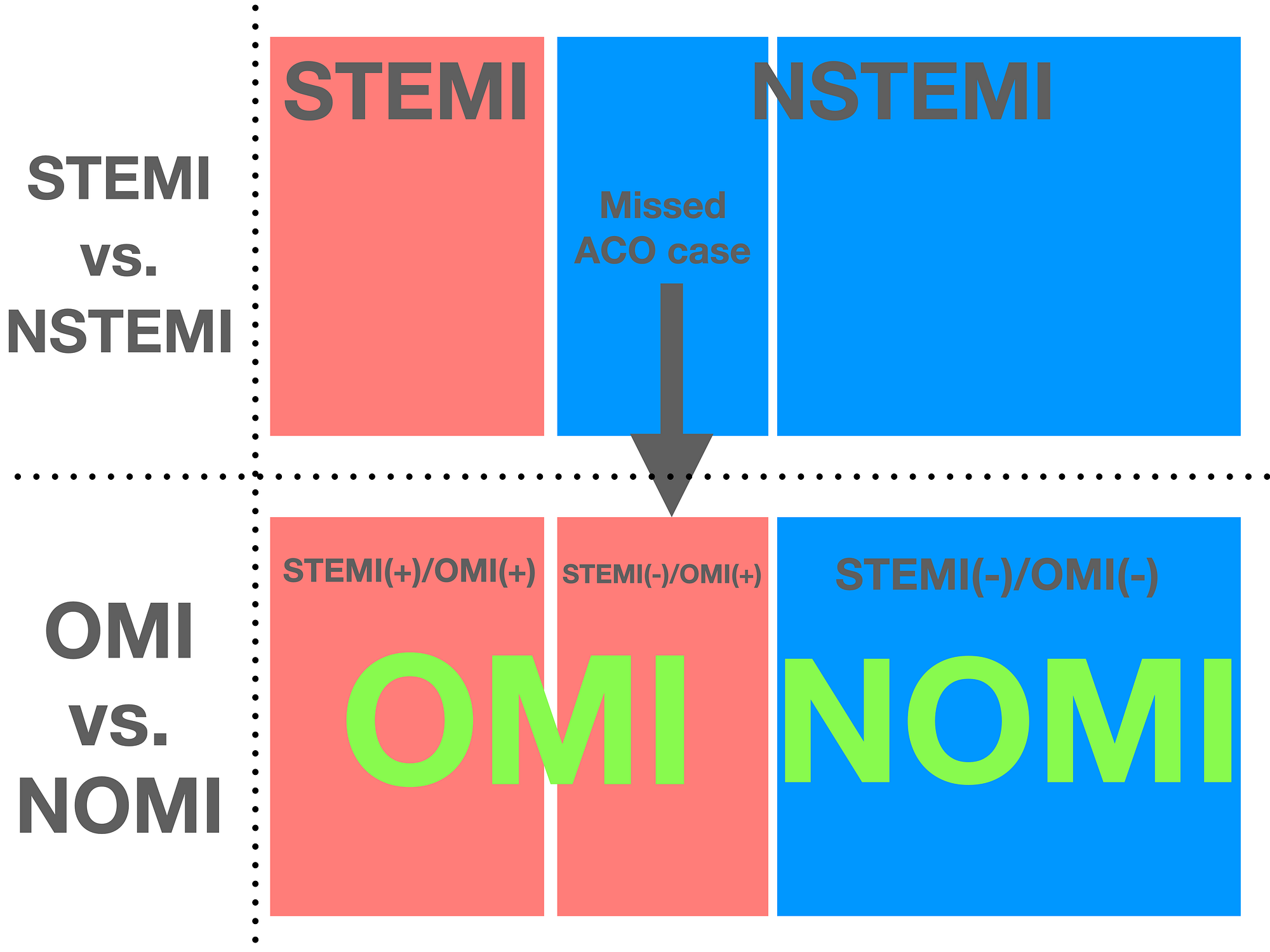
而在這些STEMI(-)/OMI(+)病患中,有一些病患只有單一個lead出現STE/或不連續leads出現STE,但最後PCI也發現血管有阻塞。
先講Aslanger’s pattern:暗示有inferior OMI合併multi vessel disease
- 這一個pattern來自於一位介入性心臟科醫師Aslanger Emre提出的paper 7
- 13.3%的inferior OMI會有此pattern
- 在NonSTEMI病患中6.3%有此pattern➡和真正的Inf.wall STEMI的病患相比較有較大infarct size和較高mortality
- 一般正常沒有AMI的人有0.5%會有此pattern
Aslanger’s pattern的定義:
- Inferior leads只有Leads III STE with reciprocal STD in aVL
- STD in any of leads V4-V6 with upright or terminally positive T wave(V2沒有STD)
- V1的ST高於V2
讓我們來看看例子(Fig. 10) 8
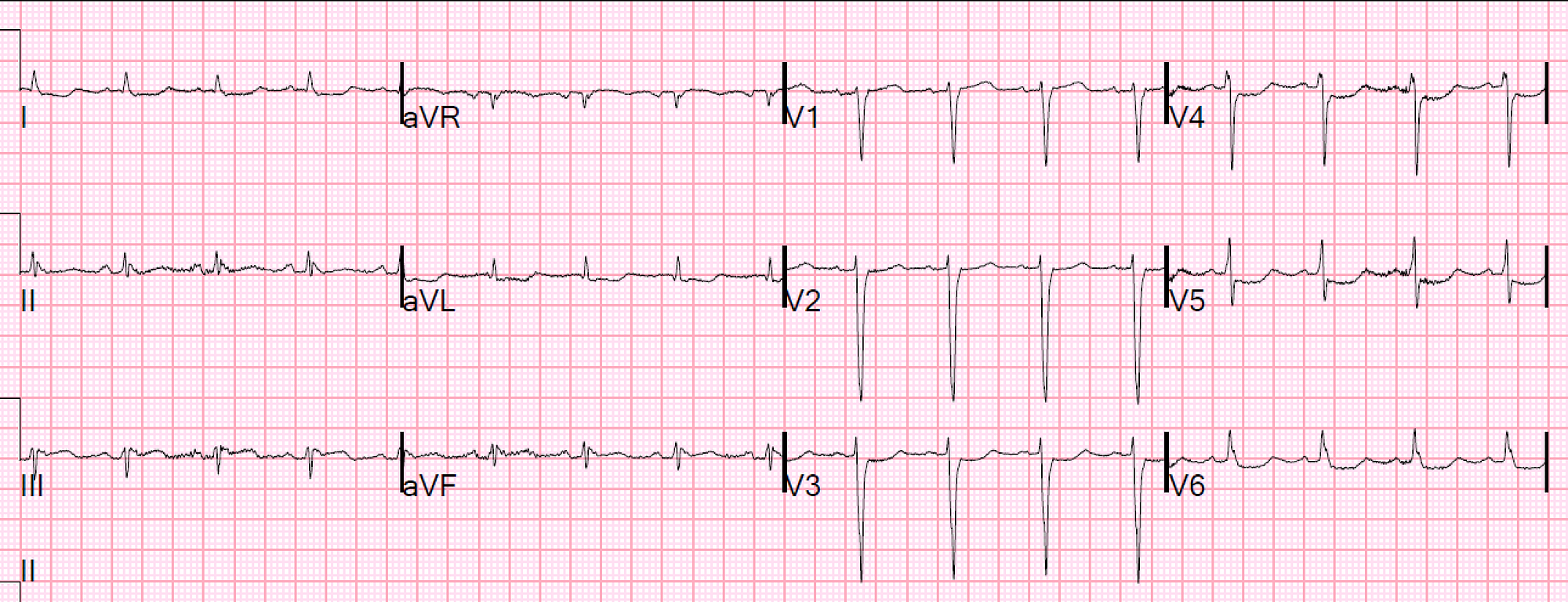
Lead III有STE with reciprocal STD in aVL、STD over V3~V6、V1的ST>V2 →此張ECG符合Aslanger’s pattern →後續PCI發現Severe CAD with TVD、LCx 100%
Tips1: 記住Aslanger’s pattern,即使lead III的STE< 1mm with reciprocal change in aVL,在對的病患臨床情境下,也是有助於診斷OMI
Tips2: 臨床上出現多條血管阻塞,要快速決定是哪條為主要問題的血管,並不容易,若延遲做PCI,可能預後會不好。但如果出現Aslanger’s pattern的心電圖,可以知道供應下壁的血管是真正的Culprit lesion,其他阻塞的血管可能是配角。所以優先處理供應下壁的血管(RCA or LCx)為上策。
再來講South African flag sign,先來看一張圖(Fig.11)
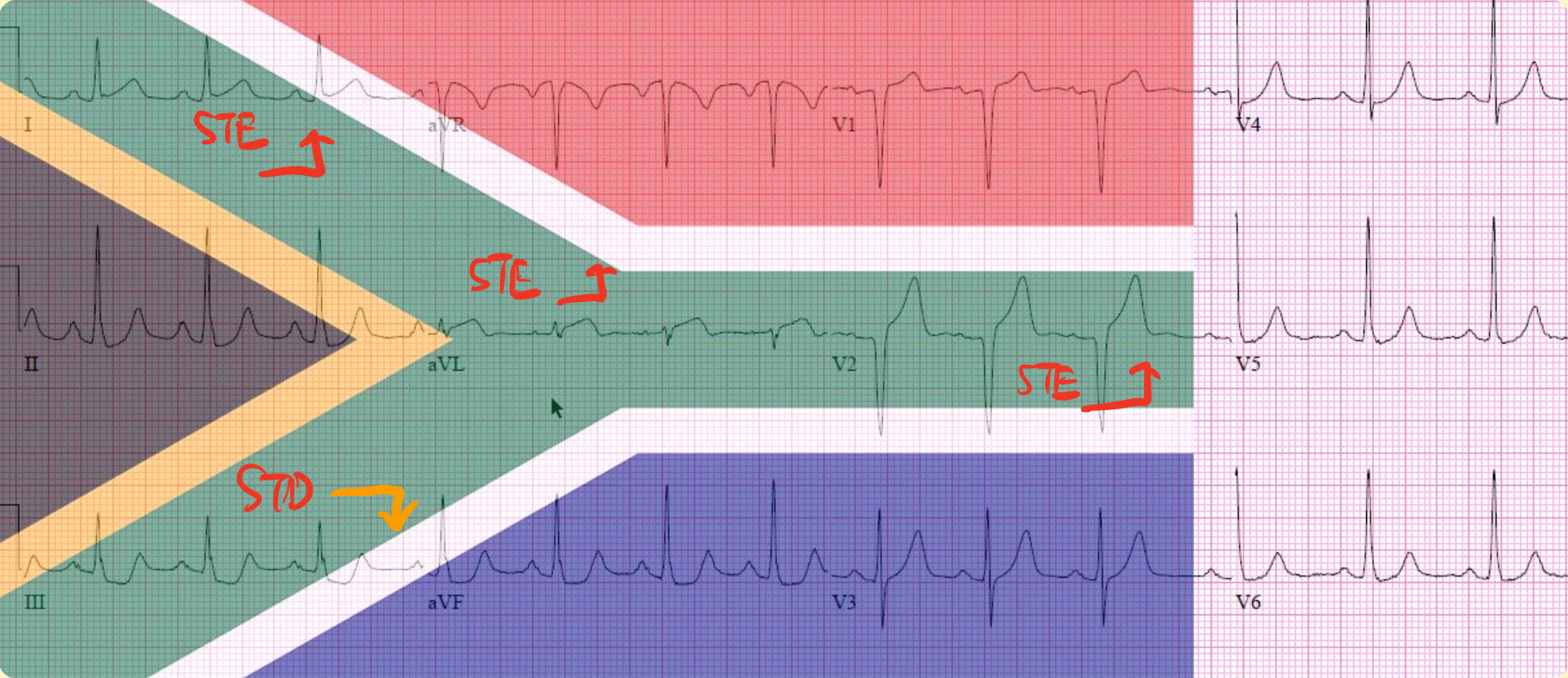
和Aslanger’s pattern一樣。South African Flag sign也是非常反骨有不符合STEMI criteria的規則,但是確確實實代表有OMI。它的STE不在連續lead上面。
South African Flag sign的ECG pattern要符合如下:
- STE over ±Lead I/aVL/V2
- STD over Lead III(inf.leads)
Tips: 如果沒有看到STE,則有其他occlusion sign出現也算:
- New Q wave
- Non-concave ST segment
- HATW(Hyperacute T wave)
- Reperfusion T wave
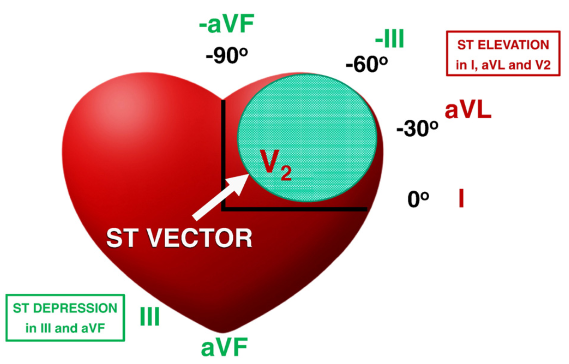
South African Flag sign的ST current of injury向量為左上,其代表暗示有High lateral OMI →懷疑LAD-D1 occlusion
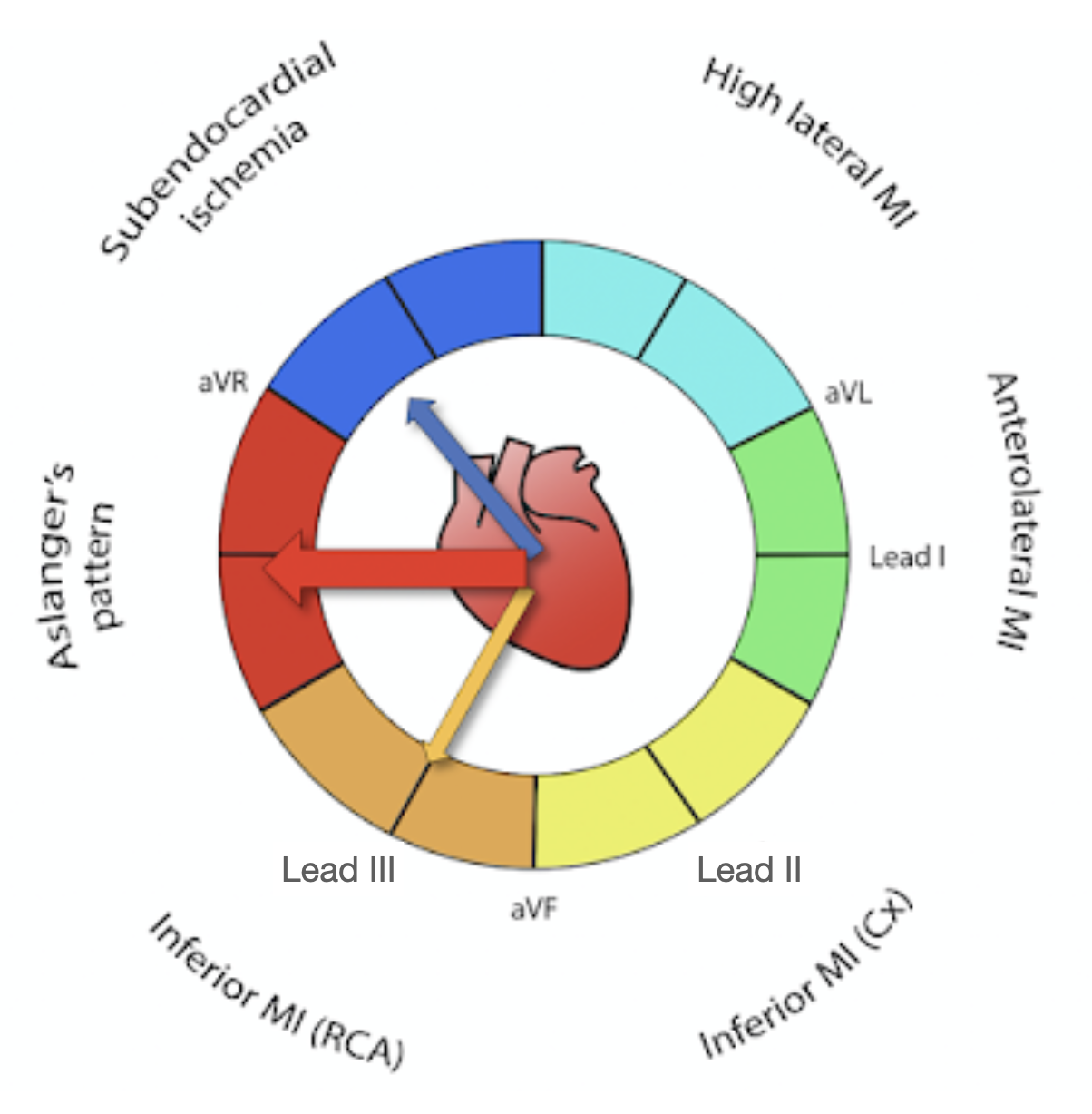
綜合上述兩個特別的ECG pattern,我們分別來看兩者的ST current of injury向量方向。
- Fig.12 為Aslanger’s pattern,定義中要有V4~V6的STD,也就是subendocardial ischemia出現,所以ST方向為右上(藍色),而另外定義要lead III有STE(黃色),所以兩者綜合向量為+180度。ST current of injury朝向下壁。
- Fig.13 代表South African Flag sign,因為aVL、V2要STE,Lead III要STD(所以STE方向為對側-左上),兩者的ST current of injury向量皆為為左上(白色),其代表暗示有High lateral OMI →懷疑LAD-D1 occlusion
Step 7:詳細描述ECG來發現subtle STE
這一個步驟在文章內文比較雜亂,我盡可能寫清楚一點。
- STEMI criteria的限制之一是移除了和QRS之間的關係,再極化和去極化總是有成比例的相關性。因此STE在LVH非常高voltage就會高,在低的QRS voltage,STE就會較低。
- 病患如果是正常的STE其QRS morphology和缺血性的STE會不同。正常的STE會有較高的R wave與QRS amplitude。
- 如果T wave寬、大必須考慮這是缺血性STE。如果沒有如此的T wave,通常沒有缺血。
- 輕微的QT prolong也是缺血的徵象之一。
Tips: 綜合以上,所以任何的STE都要和QRST一起來看
在被miss掉的OMI中,有3/4其實後續來看都可以用subtle STE認出來
- 大部分被miss掉的STE,其特徵是low amplitude QRS與成比例的較大T wave容易被miss
- 有時候最容易被辨識出來的ECG feature是reciprocal change,這時就要趕快去尋找是否有相對應leads的STE
要學會reciprocal change的辨識,可以參考這張圖表(Fig.14),非常有用處。記憶法則:PAILS
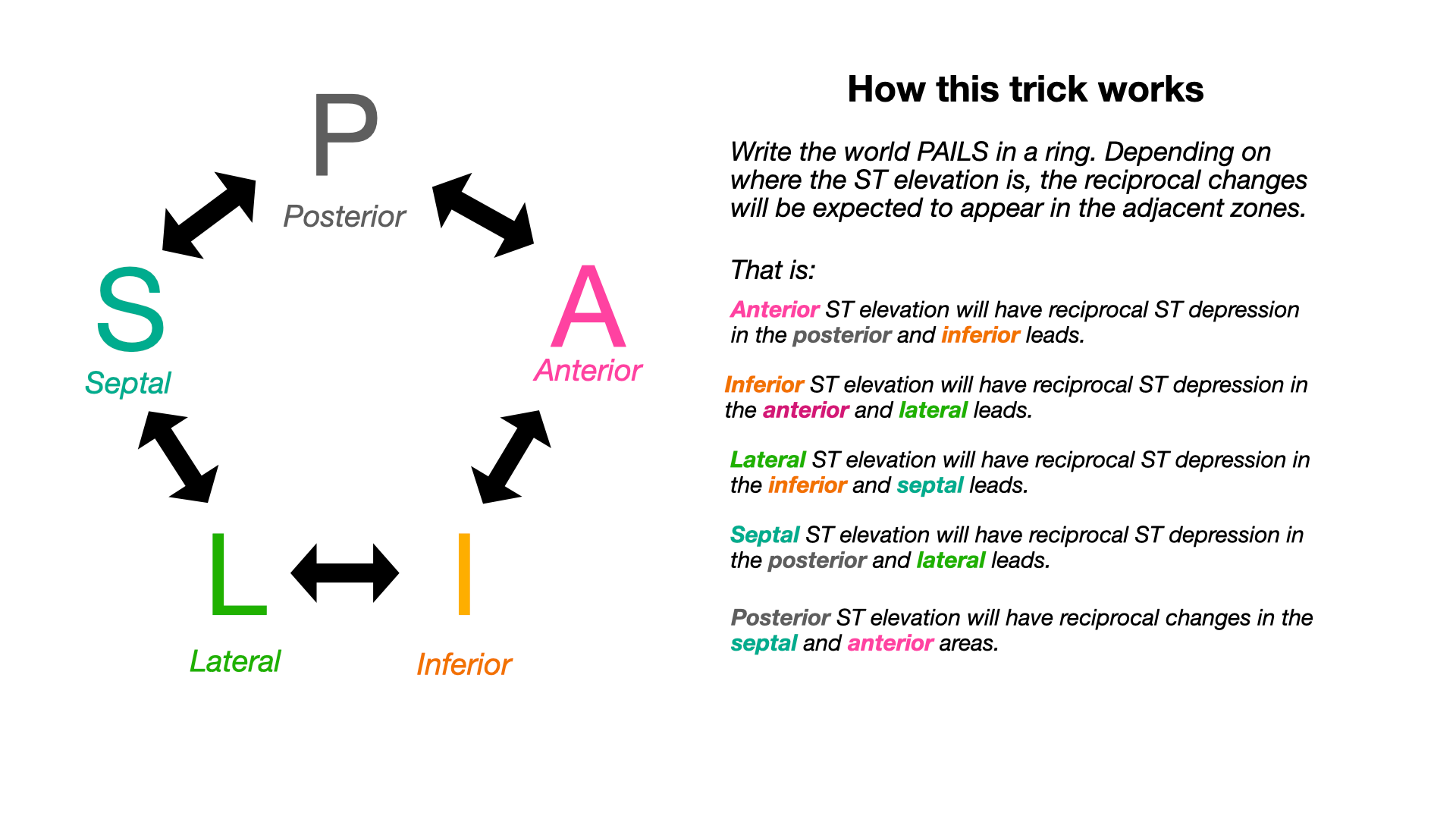
Tips: 要特別注意,LBBB、LVH、WPW、inferior LV aneurysm、PPM通常baseline會有reciprocal STD而沒有缺血狀況。
這邊文章內文提出了一個不錯的介入方法:把inf.leads與aVL看成一組,通常QRS amplitude比較低
- 首先看,是否有any STE or large T wave在inf.leads,特別是lead III,接著看aVL是否有任何STD與TWI➡這些signs都可以支持懷疑有inferior OMI
- 接著看是否在inf.leads有任何STD➡這是一個LCx、D1、LAD阻塞的線索。若有上述,aVL的STE都非常小,或是只有aVL的T wave相對大於QRS。或者出現inf.leads出現相對QRS較大的TWI➡這是reciprocally hyperacute(因為aVL的對稱導極為Lead III,當Lead III出現相對QRS較大的TWI,雖然aVL minimal STE,但可以推測aVL可能出問題了,此種呈現方式叫做reciprocally hyperacute)
Normal variant的precordial STE(如ER、LVH等),不會同時合併precordial STD
- 如果在limbs leads都沒有看到任何ST deviation(STE or STD) or Hyperacute T wave➡看看是否有reciprocal STD in V5~V6,在Early repolarization(ER)並不會出現這樣的STD,此時若在right precordial leads出現任何STE,高度暗示有anterior OMI →前面的Fig.8有描述要如何鑑別STEMI vs. ER
Tips: Dr.Smith在其Blog中強調過很多次,如果在precordial leads同時發現STE、STD →Favor LAD問題**(可以用PAILS來解釋)**
如果anterior OMI沒有看到reciprocal change STD,當在V2V4出現STE,要診斷MI就會比較困難。在Guideline裡本來V2V3就會根據性別與年齡而有不等程度正常的STE。但這幫助不大,主要是ischemic STE通常不會升高
- 雖然upward convex或straight ST segment morphology是比較specific for ischemic STE,但是有接近40%的anterior OMI並沒有這樣的ST morphology出現。
- 正常STE幾乎總是在V2~V6出現upward concave的ST morphology
- 如果在V2~V4出現至少1 mm的STE,那麼可以應用Smith 4 variable formula(下方有MDCalc連結)來區分Early repolarization vs. anterior OMI。另外如果不要算QTc,可以應用Simplified 4-variable formula 9 ➡若<12,則要高度懷疑LAD OMI。當Simplified formula結果在borderline時,就使用正統的Smith formula。
Simplified 4-variable formula(可以不用算QTc)(Fig.15):(RAV4 + QRSV2) — (QT interval mm + STEV360)


Tips1: 會應用到Smith 4 variable formula的場景在於診斷分不清是STEMI or ER,用了Fig.8的圖表還是分不出,就可以用公式算看看**。公式的應用,只要算多次一點,就知道QRSV2(算整個QRS amplitude)、STEV360(算J point後方1.5格的STE高度)、RAV4(算V4的R wave amplitude),然後看ECG上方電腦算的QTc帶入MDCalc,就可以知道OMI的機率。若手邊沒有電腦,也可以下載iOS or android的MDCalc app,我自己是放在打開手機最顯眼的地方,方便我使用。
Tips2: 需要注意:這些公式可能會有false-positive狀況,例如太胖導致low QRS、有PEF、myocarditis,或是因為各種原因導致的過度long QT segment
Tips3: 總結這一步驟 →看是否有low amplitude QRS、看是否有minimal reciprocal change、注意是否有inf.leads的任何STD、注意是否有inf.leads的STE or large with aVL的STD/TWI、運用Smith 4 variable formula診斷sublte LAD occlusion
Step 8:如果真的沒看到STE,那就找STD
如果有任何inf.STD,尋找在precordial leads是否有Hyperacute T wave。有時候reciprocal inf.STD出現在明顯的ant.leads STE之前。
這邊要注意,出現STD的原因很多種,通常不代表出現的lead有一定有ischemia,反而通常是代表對側lead有出現缺血,而讓對面的leads產生STD reciprocal change。
所以我們看到STD的第一件反射動作,應該是要去看對側leads是否有STE。如果有就幾乎可以診斷AMI。但是有些狀況的STD,看到了後,必須考慮就是AMI。
- Fig.16在V2~V4有最大的STD出現 →考慮Post.OMI(可以考慮做Post.leads,但沒看到Post.leads STE,也不能完全排除)。
- Fig.17在Precordial leads出現Upsloping STD with large/symmetry T wave →暗示有proximal LAD complete or near complete ACO➡需要立即的治療,不要等到STE出現。而且在心肌有實質性壞死前,是否會出現STE,並不一定。此處的T wave並不一定高,但是會很寬且大(bulky),就像典型的Hyperacute T wave。
- Fig.18如果STD是在multiple leads,特別Maximal STD in V5~V6(包括I/II),伴隨aVR or V1 STE➡這暗示著LMCA or TVD or Proximal LAD問題,但是沒有full occlusion。(如果之前的ECG是相對正常的,在適當的臨床情境下就更要懷疑)
Tips: 注意STD其實也有可能是STE
Step 9:尋找Hyperacute T wave(HATW)
雖然目前Hyperacute T wave缺乏正式的定義。但光是amplitude不足以描述它。作者相信,用bulk來定義是比較恰當的,而T wave 呈現bulk必須相對QRS size
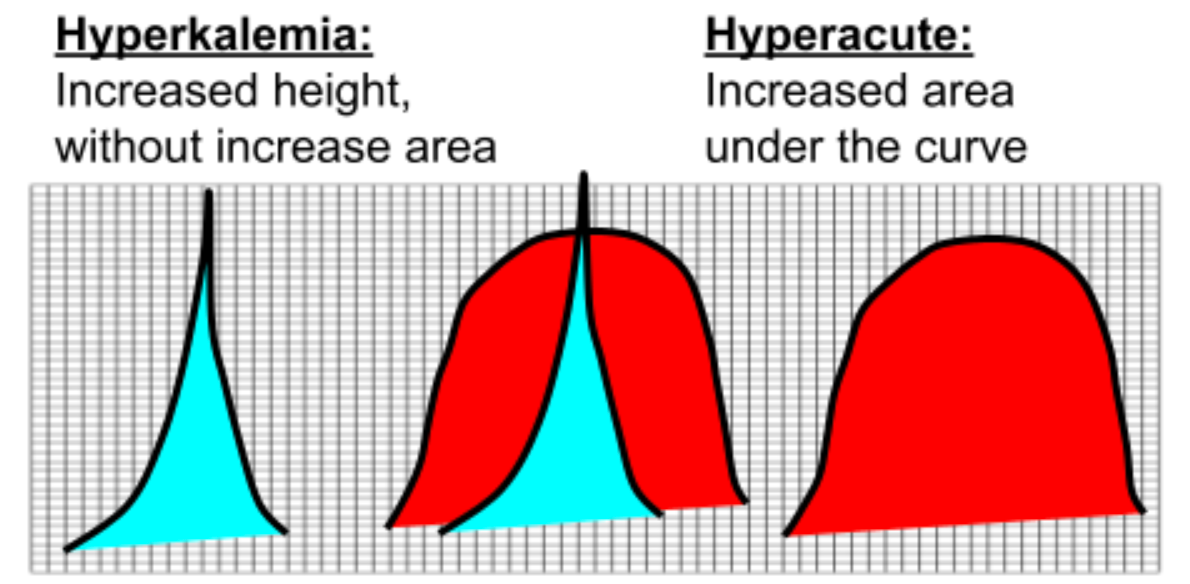
- Bulk是藉由測量AUC➡看高度、寬度、upward ST concavity的量(ST越直-straight,AUC越大,T wave就越bulkier)

Tips: Amal mattu常說,如果整個QRS可以放進T wave,就要懷疑有HATW
Step 10:當每件事都正常,但是臨床高度懷疑,那就再次確認每件事
有些ECG設備從lead I/II計算其他lead。有時可能產生機器內部錯誤,造成ead II呈現空白,就可能完全miss掉inferior OMI
考慮其他輔助的leads➡Right side ECG、Post.leads
如果輔助的leads也不能看出問題,在第一小時內,每15分鐘做一張ECG,若疼痛逐漸增加,就更頻繁做ECG。
如果臨床非常懷疑,可以serial追蹤hsTnI、bedside echo、coronary CTA等。
任何ECG sign都取決於病患的Pretest probability,當ECG sign越subtle,就需要更高的pretest probability。
Tips:如果一開始的ECG無法給予OMI的診斷,但臨床上仍懷疑 →Serial F/U ECGs
-有症狀:每15分鐘做一張(看是否有ACO evolution)
-症狀改變(有 →無、無 →有都要做):看有無ECG dynamic change(MI才會有)
參考文獻
Aslanger, E. K. (n.d.). __myocardial infarction and differentiating it from mimics: Ten steps to or away from cath lab ↩︎
Armstrong, E. J., Kulkarni, A. R., Bhave, P. D., Hoffmayer, K. S., MacGregor, J. S., Stein, J. C., Kinlay, S., Ganz, P., & McCabe, J. M. (2012). Electrocardiographic Criteria for ST-Elevation Myocardial Infarction in Patients With Left Ventricular Hypertrophy. The American Journal of Cardiology, 110(7), 977–983. https://doi.org/10.1016/j.amjcard.2012.05.032 ↩︎
Subtle Anterior STEMI Superimposed on Anterior LV Aneurysm Morphology ↩︎
Aslanger, E., Yıldırımtürk, Ö., Şimşek, B., Sungur, A., Türer Cabbar, A., Bozbeyoğlu, E., Karabay, C. Y., Smith, S. W., & Değertekin, M. (2020). A new electrocardiographic pattern indicating inferior myocardial infarction. Journal of Electrocardiology, 61, 41–46. https://doi.org/10.1016/j.jelectrocard.2020.04.008 ↩︎
Why do we liberally record ECGs? And what do you think the angiogram showed? ↩︎
Aslanger, E., Yıldırımtürk, Ö., Bozbeyoğlu, E., Şimşek, B., Karabay, C. Y., Türer Cabbar, A., Kozan, Ö., & Değertekin, M. (2018). A Simplified Formula Discriminating Subtle Anterior Wall Myocardial Infarction from Normal Variant ST-Segment Elevation. The American Journal of Cardiology, 122(8), 1303–1309. https://doi.org/10.1016/j.amjcard.2018.06.053 ↩︎