OHCA到院,啟動心導管嗎?
OHCA到院,啟動心導管嗎?

某個夜黑風高的晚上,急診室外面的緊急消防救護系統廣播著:
『這裡是宜蘭91,等等有位內科OHCA到陽大附醫』
救護車到院,一位年紀約略50歲中年婦女,臉色蒼白,面無血色。
91弟兄表示現場AED不建議電擊,持續CPR。
在急救室,裝上了ECG monitor,摸不到脈搏,但是有心電圖波形,看起來是PEA。幾輪的壓胸、給藥後。護理師表示gain pulse。
立刻做了Fig.1的12 lead ECG。
來判讀一下這張ECG:
**Rate:**150 bpm
**Rhythm:**Upright P wave in II>I、aVR的P wave為inverted、應該是sinus rhythm
**Axis:**Normal axis
**Interval:**QTc →507 ms
**Ischemia:**看到了Multiple leads STD + aVR and/or V1 STE(Fig.2)

有幾個問題需要深度考慮:
Q1:是什麼樣的情況會造成如此的ECG變化?
Q2:rSr’ in V1-V2有哪些狀況會如此?
Q3:QTc這個數值有問題嗎?
Q4:OHCA病患ROSC之後要注意哪些重點?
Q5:如果病患懷疑ACS要衝導管嗎?衝導管之前,需要排除什麼問題呢?
首先看到diffuse STD + aVR and/or V1 STE最常見的問題是發生了,oxygen demand and supply mismatch造成了subendocardial ischemia。這種的STD有一個特點那就是沒辦法localized the ischemia territory。拿Fig.2來舉例,我們看到了II/III/aVF、V3~V6有STD,我們不能說病患的inf.wall、ant./lateral wall有ischemia,因為通常subendocardial ischemia並無法localize缺血位置。
反過來說,怎樣的STD可以localize缺血的位置呢?當STD發生在血管支配的相對位置,不是明顯的diffuse STD,那麼可以反應心臟缺血的位置。而且是反應STD出現的對側lead有缺血(這裡的STD指的是reciprocal change →這非常非常重要)。
👉V1V4和V7V9互相對側面:
- 如果我們看到V1~V4有最大Maximal STD,首先會想到Post.wall缺血了 →V1
V4和V7V9互相對側面
👉I/aVL和II/III/aVF互相對側面:
- 我們看到I/aVL有STD,會想到對側leads(Inf.wall缺血了)
- 我們看到II/III/aVF有STD,會想到對側leads(High lateral wall缺血了)
👉V1/V6互相對側面:
- 我們看到V1出現STE、V5–6有STD,會想到Septal wall缺血了
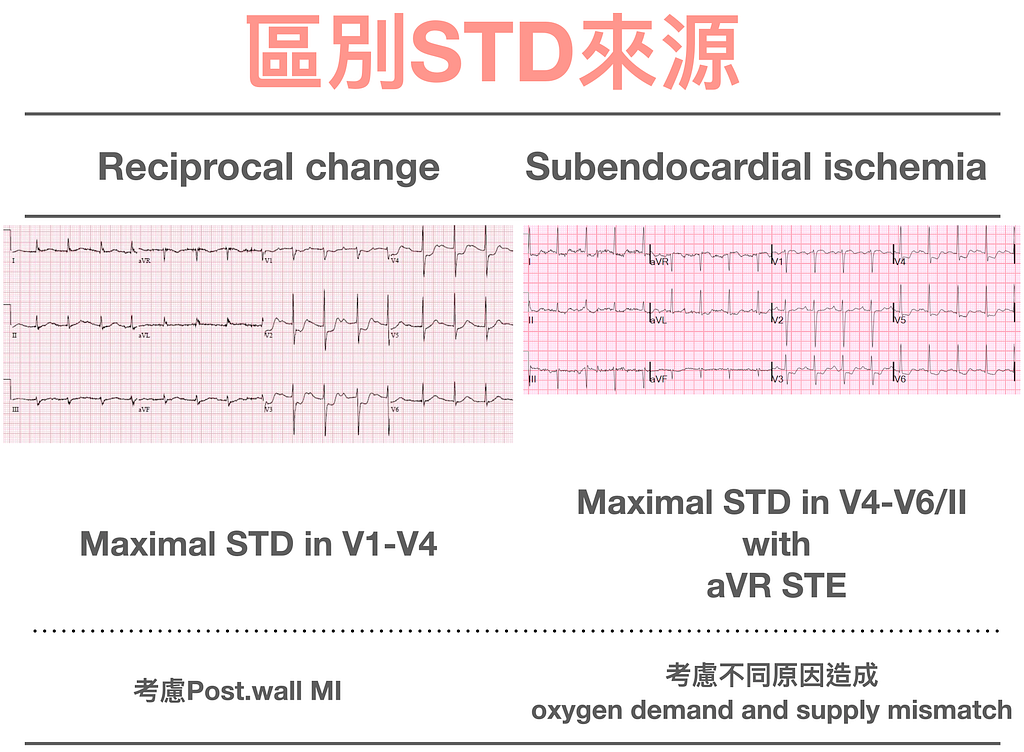
**ECG Tips:**我們要如何區別STD是subendocardial ischemia還是reciprocal change呢?請參考Fig.3,如果Maxiaml STD在V4–6/II with aVR STE先想subendocardial ischemia,如果STD侷限在血管支配範圍,先考慮reciprocal change
但是有太多原因會導致Oxygen demand and supply mismatch引起的subendocardial ischemia ECG pattern了,見Table 1。這張表格貼過很多次了,除了ACS sick P’t可能是LMCA、TVD、Proximal LAD,有更多的Non-ACS sick P’t也都會有此ECG pattern。所以我們看到subendocardial ischemia的ECG pattern,唯一的訣竅就是好好的理學檢查,看看有沒有更多的線索出現,而不是一股腦兒的認為病患就是ACS sick P’t。

**ECG Tips:**不要看到subendocardial ischemia ECG pattern就像撿到槍,射向ACS,因為有更多的原因也會導致此pattern
接著我們來看看第二個問題,也就是什麼樣的狀況會出現rSr’ pattern in V1-V2?

一般來說,在V1的P wave大部分是upright or biphasic(inverted部分不明顯),當看到有明顯inverted P wave,要考慮V1–2放的位置過高了。
Ken Grauer大師在這篇文章裡,提到了,如果看到以下線索,要考慮V1/V2的位置放過高1。
👉出現Septal Q wave有可能是因為V1/V2放太高導致
- 雖然在V1/V2如果出現deep Q wave or QS wave應該要考慮septal infarction的可能性,但是如果沒有在V3也看到Q wave or QS wave➡大部分都不是因為septal infarction(意思是如果有septal infarction,V1~V3都會一起看到Q wave or QS wave)
👉如果V1 and/or V2出現r’ wave,尤其具有ICRBBB➡比較常見是因為放太高導致
👉如果V1 and/or V2出現明顯negative component of P wave
- 當V2放太高,atrial往apex方向去極化就會遠離V2(因為V2放高)
- 看V2的P wave,應該要upright,但若看到inverted➡很有可能是V2放太高
- V1/V2的negative component of P wave如果是正常的話,通常不會很明顯
👉如果V1/V2看起來很像aVR,也要考慮放太高
另外在這篇文章,也有討論如果V1-V2出現rSr’有哪些DDx可以進一步考慮(Fig.5)2。

判讀原本的ECG(Fig.4),可見到ICRBBB、rSr’ over V1、V1長得和aVR很像,判斷應該是V1/V2 misplacement,放太高所導致。
接下來另一個問題,H.R:150下,要判斷QT interval著實不容易。
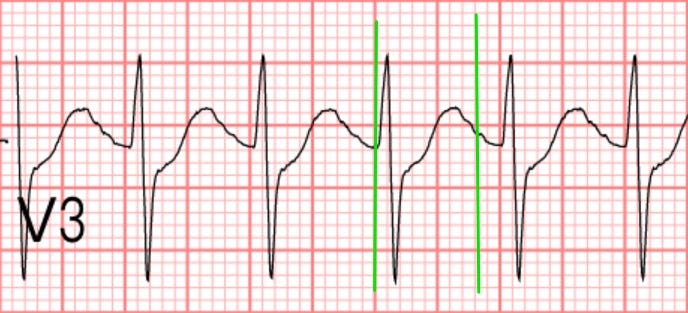
如果要計算QT interval,要選12 leads中最長的,通常是V2~V3(Fig.6)
將Fig.6的QT interval約320 ms帶入公式計算,可以算出QTc:508 ms
Corrected QT Interval (QTc) - MDCalc
其實我們會要看QT interval,無非是怕QT prolong會跳TdP。如果不想算QTc
可以參考QT nomogram(Fig.7)

Fig.7表示的是在藍線以上的QT interval就有跳TdP的可能性:
- H.R<60 →抓485 ms(12小格)
- H.R>100 →抓400 ms(10小格)
樓上兩個數字,有印象,也可以快速評估是不是有跳TdP的風險,而不用算QTc。
當然現在的12導程心電圖,幾乎都會算QTc啦。看到QTc>500 ms就要小心。
QTc>500 ms要小心兩大類病生理出問題引起的QT prolong:
- T wave變大引起的QT prolong與ST segment變長引起的QT prolong(請看Fig.8)

**ECG Tips:**QTc>500 ms有問題、H.R<60 →QT interval>12小格、H.R>100 →QT interval>10小格都可能有問題
接下來我們來看看OHCA病患ROSC後,要注意哪些重點。
先來看看ACLS 2020裡面,Post-cardiac arrest的照護有哪些?(Fig.9)
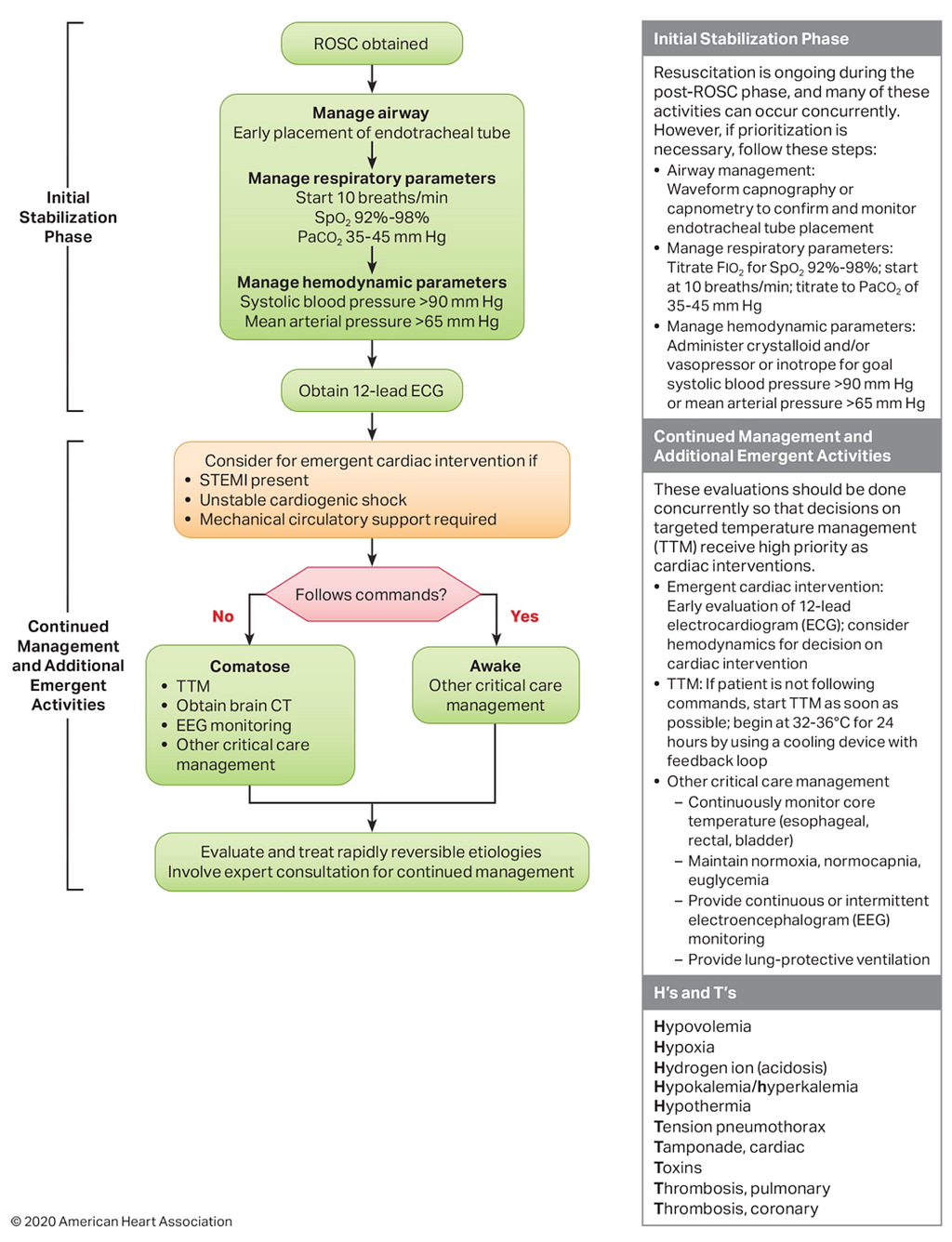
ROSC後的處置分成兩部分:
👉初期穩定階段
**1.Manage airway **(A)
- Early placement of ET tube→使用waveform capnography or capnometry來確認ET tube的位置
**2.Manage respiratory parameters **(B)
- Start 10 breaths/min
- 調整FiO2→Keep SaO2→92~98%
- PaCO2 35~45 mmHg
**3.Manage hemodynamic parameters **(C)→給予crystalloid ±vasopressor
- SBP>90 mmHg and MAP>65 mmHg
穩定A、B、C後做12 lead ECG
👉持續治療與額外緊急處理(PCI/TTM/其他治療)
1.如果有下列情況,考慮做PCI
- STEMI(+)
- Unstable cardiogenic shock
- 需要Mechanical circulatory support的病患(指使用IABP、ECMO等)
2.病患可否follow command(評估TTM是否使用)
- 清醒→接受其他critical care management
- 昏迷→TTM、做Brain CT、EEG monitoring
TTM:
- Begin at 32~36度(Class I ) for 24 hrs(Class IIa)
- 不管IHCA or OHCA,不管初始rhythm為何,只要ROSC就建議TTM(Class I)
- 不建議routine使用cold IV fluids給prehospital ROSC的病患(Class No benefit)
3.Critical care management
- Continuously monitor core temperature(esophageal、rectal、bladder)
- 維持normoxia、normocapnia、euglycemia
- 提供持續 or 短暫EEG監測
- 提供lung-protective ventilation
**Tips:**ROSC後根據Airway、Breathing、Circulation一步步矯正異常,接著做12 leads ECG評估是否需要衝導管,然後根據病患意識狀況做進一步額外緊急處理
那麼這個個案適不適合去做導管呢?
我們再來細看ACLS 2020裡面針對ROSC是否接受心導管的內容到底寫哪些東西。
在OHCA with ROSC,CAG的角色仍處於討論狀況。哪些情況需要啟動導管?在這篇文章2019年Circulation的文章有描述到以下內容3:
- 病患因為shockable rhythm(Vf or pulseless VT)導致的OHCA,有很高的機會是severe CAD引起的cardiac arrest➡在如此的病患,CAD的prevalence有70~85%
- 如果ROSC的ECG顯示有STE,CAD的prevalence可以高達96%➡立即Cath lab activation有較好的survival to hospital discharge
- ROSC後沒有出現STE的病患其CAD的prevalence仍有25~50%,在如此的病患,Cath lab activation仍有一定的益處

Fig.10描述了在cardiac arrest建議要PCI的情況:
- 在懷疑心因性collapse病患與ROSC後ECG顯示有STE的這兩類病患都應該要立刻執行CAG➡Class I
- 懷疑心因性OHCA with ROSC病患呈現coma且心電圖沒有看到STE,在一些病患諸如hemodynamic instability與跳VT/Vf病患(電性不穩)這類病患➡這些病患去做CAG也是合理的➡Class IIa
- 當ROSC符合做CAG條件➡不用管意識狀態➡Class IIa
此外在OHCA with ROSC後如果病患呈現coma,有證據顯示進行CAG就像病患是清醒一樣有益處的➡因此是否要進行CAG,和病患的神經學狀態無關(也就是是否要做CAG,和病患有沒有醒一點關係都沒有,只要符合indication就可做)。

在這張圖可以看到2015 ACLS和2020 ACLS在Post-cardiac arrest流程圖針對是否做心導管的重點。
- 只要ROSC後出現STEMI,根據Guideline就是衝導管
- 另外懷疑是心因性collapse也是衝導管(比如倒下去前,主述胸痛)
**ECG Tips:**ROSC後出現STE、懷疑是心因性collpase、Initial shockable rhythm➡啟動心導管有較高機率能夠幫助到病患
個案病程:
ROSC後過沒多久,病患跳了一次VT(Pulse VT),給予電擊。Call了CV man評估是否安排心導管。
CV man到達現場後,覺得ECG無法排除LM/TVD/Proximal LAD問題(ACS sick P’t),建議要做心導管。但希望我們先安排個Brain CT。

綜合檢討:
- 病患OHCA到院,急救完後看到Diffuse STD with aVR and/or V1 STE,的確是有一部分原因可能是ACS引起的collapse,但是前面已說過,有更多的狀況也會顯示如此subendocardial ischemia ECG pattern。Table 1在Non-ACS sick P’t裡面,如果有ICH,就有可能會有此pattern➡血壓過高,血管收縮,導致global ischemia,產生subendocardial ischemia。
- QTc>500 ms,在其DDx裡面(Fig.8)也有顱內壓上升這個DDx
- 此外如果真的要衝心導管,按照Guideline(Fig.9),在coma病患,要先去做Brain CT,排除腦部問題,畢竟腦袋瓜出血,心電圖的確可能出現STEMI mimics。
學習重點:
- 我們要如何區別STD是subendocardial ischemia還是reciprocal change呢?請參考Fig.3,如果Maxiaml STD在V4–6/II with aVR STE先想subendocardial ischemia,如果STD侷限在血管支配範圍,先考慮reciprocal change
- 不要看到subendocardial ischemia ECG pattern就像撿到槍,射向ACS,因為有更多的原因也會導致此pattern
- QTc>500 ms有問題、H.R<60 →QT interval>12小格、H.R>100 →QT interval>10小格都可能有問題
- ROSC後根據Airway、Breathing、Circulation一步步矯正異常,接著做12 leads ECG評估是否需要衝導管,然後根據病患意識狀況做進一步額外緊急處理
- ROSC後出現STE、懷疑是心因性collpase、Initial shockable rhythm➡啟動心導管有較高機率能夠幫助到病患
Dr. Smith’s ECG Blog: Chest Pain and Q-waves in V1 and V2. Is there previous septal MI? — link ↩︎ ↩︎
Baranchuk, A., Enriquez, A., García-Niebla, J., Bayés-Genís, A., Villuendas, R., & Bayés de Luna, A. (2015). Differential Diagnosis of rSr’ Pattern in Leads V1-V2. Comprehensive Review and Proposed Algorithm. __Annals of Noninvasive Electrocardiology__, __20__(1), 7–17. https://doi.org/10.1111/anec.12241 ↩︎ ↩︎
Yannopoulos, D., Bartos, J. A., Aufderheide, T. P., Callaway, C. W., Deo, R., Garcia, S., Halperin, H. R., Kern, K. B., Kudenchuk, P. J., Neumar, R. W., Raveendran, G., & null, null. (2019). The Evolving Role of the Cardiac Catheterization Laboratory in the Management of Patients With Out-of-Hospital Cardiac Arrest: A Scientific Statement From the American Heart Association. __Circulation__, __139__(12), e530–e552. https://doi.org/10.1161/CIR.0000000000000630 ↩︎ ↩︎